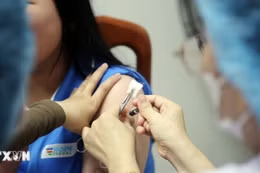
Các thai phụ đăng ký tiêm vaccine phòng COVID-19 tại Bệnh viện Hùng Vương Thành phố Hồ Chí Minh ngày 12/8. (Ảnh: TTXVN phát)
Theo thông tin từ Bộ Y tế, các dữ liệu hiện nay cho thấy, nguy cơ chuyển nặng ở phụ nữ mang thai bị mắc COVID-19 có triệu chứng cao hơn so với nhóm phụ nữ không mang thai.
Các dữ liệu hiện nay chỉ ra rằng nguy cơ ở khoa chăm sóc tích cực, thở máy và hỗ trợ thông khí (ECMO) và tử vong đối với nhóm phụ nữ mang thai mắc COVID-19 có triệu chứng cao hơn so với nhóm phụ nữ không mang thai mắc COVID-19 có triệu chứng.
Đối với thai nhi, các nghiên cứu gần đây về COVID-19 cũng như những nghiên cứu trước đây về SARS-CoV-2 và MERS-CoV cho thấy, không có bằng chứng nào chứng minh có mối liên quan giữa những bệnh này và các dị tật bẩm sinh.
Tuy nhiên, cũng có bằng chứng cho rằng viêm phổi do virus ở phụ nữ mang thai có liên quan đến việc tăng nguy cơ sinh non, thai chậm phát triển và tử vong chu sinh...
Trẻ sơ sinh mắc COVID-19 có triệu chứng gì?
Nghiên cứu tổng hợp từ các báo cáo khoa học ở nhiều quốc gia với gần 7500 trẻ em (trong đó có 25 trẻ sơ sinh nhiễm SARS-CoV-2) cho thấy, đa phần trẻ có triệu chứng vừa và nhẹ, khoảng 2% trẻ cần nhập vào đơn vị hồi sức tích cực và tỉ lệ tử vong là 0,08%.
Nghiên cứu tổng hợp từ 74 báo cáo trên 176 trẻ sơ sinh nhiễm SARS-CoV-2 cho thấy, có 5,1% trẻ cần hồi sức sau sinh, 38% trẻ được nhập vào khoa hồi sức tích cực, tuy vậy, phần lớn những trẻ này bị cách ly theo quy trình mà không phải do bệnh nguy kịch cần chăm sóc tích cực.
Thời gian trung bình nằm tại đơn vị hồi sức là 8 ngày. Không có tử vong nào được báo cáo là do COVID-19.
Trẻ sơ sinh nhiễm SARS-CoV-2 được báo cáo có thể có các triệu chứng sốt, li bì, ho, thở nhanh, thở gắng sức, ngưng thở, nôn, tiêu chảy và bú kém.
Một số triệu chứng rất khó phân biệt với các bệnh lý thường gặp ở trẻ sơ sinh như chậm hấp thu dịch phế nang, bệnh màng trong và nhiễm trùng sơ sinh.
Phương pháp chăm sóc thiết yếu đối với trẻ sơ sinh sớm gồm da kề da với mẹ và bú sữa mẹ được chứng minh là giảm tỷ lệ hạ thân nhiệt, hạ đường máu, suy hô hấp, nhiễm trùng sơ sinh, giảm sang chấn tâm lý, giảm tử vong và bệnh tật cho mẹ và trẻ.
Đồng thời, chưa có bằng chứng khoa học cho thấy việc cách ly mẹ và con làm giảm nguy cơ nhiễm SARS-CoV-2 cho trẻ sơ sinh.
Sản phụ thực hành chăm sóc ủ ấm cho trẻ sơ sinh theo phương pháp kangaroo tại Bệnh viện Sản Nhi. (Ảnh minh họa: Kim Há/TTXVN)
Khuyến cáo của Tổ chức Y tế thế giới (WHO) về việc này là duy trì cái ôm đầu tiên của mẹ đối với trẻ ngay sau sinh, chăm sóc sơ sinh thiết yếu sớm và bú mẹ hoàn toàn giúp giảm biến chứng bệnh tật và tử vong cho bà mẹ và trẻ em.
Phụ nữ mang thai cần dự phòng gì trước đại dịch?
Cơ sở khám bệnh, chữa bệnh có cung cấp dịch vụ sản khoa và chăm sóc trẻ sơ sinh cần hướng dẫn người bệnh và người nhà đến khám đeo khẩu trang, sát khuẩn bằng dung dịch rửa tay nhanh và tới khu vực cách ly; giữ khoảng cách tối thiểu là 2 mét giữa các người bệnh; hạn chế người bệnh di chuyển trong cơ sở y tế.
Người nhà đi kèm với người nhiễm hoặc nghi nhiễm COVID-19 cần phải được xem như là có phơi nhiễm với COVID-19 và cũng phải được tầm soát cho đến hết thời gian theo dõi theo quy định để giúp chẩn đoán sớm và phòng ngừa COVID-19.
Cán bộ y tế nên tư vấn cho phụ nữ mang thai về các nguy cơ của nhiễm COVID-19 và các biện pháp dự phòng nhiễm SARS CoV-2, bao gồm tiêm vaccine ngừa COVID-19 trong thai kỳ (thai ≥ 13 tuần) hoặc trong giai đoạn hậu sản, kể cả khi nuôi con bằng sữa mẹ theo quy định hiện hành của Bộ Y tế; thực hiện các biện pháp dự phòng nhiễm COVID-19 như rửa tay thường xuyên, đeo khẩu trang, giữ khoảng cách và hạn chế tiếp xúc với người khác.
Riêng phụ nữ mang thai đang ở trong vùng bị phong tỏa do dịch COVID-19 cần giảm số lần thăm khám trực tiếp, giảm thời lượng của mỗi lần khám thai, nên tăng cường thăm khám qua hệ thống khám chữa bệnh từ xa.
Các bác sỹ cần phân nhóm các thai kỳ có cùng tuổi thai để hẹn khám và thực hiện các xét nghiệm trong cùng một thời gian, nhằm giảm sự tiếp xúc với nhiều nhân viên y tế; hạn chế các xét nghiệm, chỉ thực hiện những chỉ định thực sự cần thiết; sử dụng một số phương pháp chẩn đoán tạm thời thay thế cho các phương pháp chẩn đoán đã có trong phác đồ về theo dõi thai kỳ do Bộ Y tế ban hành như chẩn đoán bệnh lý đái tháo đường thai kỳ bằng phối hợp Glucose máu và HbA1c; tầm soát các thể lệch bội thường gặp bằng NIPS.
Phụ nữ mang thai hay trong giai đoạn hậu sản vẫn tiếp tục tiêm phòng uốn ván theo lịch tiêm chủng.
Khi phụ nữ mang thai mắc hoặc nghi mắc COVID-19
Những người bị nghi mắc COVID-19 cần được cách ly theo hướng dẫn hiện hành của Bộ Y tế và quy định cụ thể của địa phương.
Người mắc COVID-19 cần được chăm sóc, theo dõi, điều trị tại cơ sở y tế điều trị COVID-19, bệnh viện dã chiến hoặc tại nhà theo hướng dẫn hiện hành của Bộ Y tế và quy định cụ thể của địa phương.
Ưu tiên điều trị COVID-19 trước, chỉ can thiệp sản khoa khi có triệu chứng cấp cứu về sản khoa hoặc khi tình trạng mẹ nặng cần hội chẩn các chuyên khoa liên quan.
Thực hiện các kỹ thuật chẩn đoán hình ảnh như chụp X quang và CT Scan ngực, siêu âm, sàng lọc trước sinh như đối với người không mang thai, chỉ sử dụng phương tiện chẩn đoán hình ảnh này khi thật cần thiết với bức xạ liều thấp, chú ý sử dụng các phương tiện bảo vệ thai nhi.
Thai phụ mắc COVID-19 (kể cả khi đã khỏi) cần được quản lý thai 2-4 tuần/lần nhằm phát hiện sớm những trường hợp tiền sản giật, thai chậm phát triển trong tử cung, dọa đẻ non/đẻ non.
Cân nhắc sử dụng thuốc kháng virus, thuốc kháng động và các loại thuốc khác cho thai phụ mắc COVID-19 theo hướng dẫn hiện hành của Bộ Y tế.
“Nếu dùng thuốc kháng virus cần theo dõi chức năng gan, thận; nếu có kế hoạch mổ lấy thai, ngừng sử dụng thuốc kháng đông trước 12-24 giờ,” Bộ Y tế lưu ý.
Khi nào nên can thiệp sản khoa?
Theo hướng dẫn của Bộ Y tế về điều trị dọa sảy thai, dọa đẻ non, cần căn cứ vào tình trạng của thai phụ, thai nhi và nên hội chẩn với các chuyên khoa truyền nhiễm/hồi sức/sơ sinh.
Thai phụ mắc COVID-19 có thể sử dụng Corticosteroid theo quy định hiện hành của Bộ Y tế. Sử dụng Corticosteroid cho mục đích trưởng thành phổi: Dexamethasone 6mg tiêm tĩnh mạch 12 giờ/lần trong vòng 48 giờ (04 liều).
Đối với những trường hợp mắc COVID-19 nhưng không có triệu chứng hoặc chỉ ở mức độ nhẹ thì cần điều trị theo hướng: nếu tuổi thai từ 39 tuần trở lên - xem xét chỉ định chấm dứt thai kỳ;
Nếu tuổi thai 37 tuần-38 tuần 7 ngày mà không có chỉ định sản khoa khác - xem xét theo dõi thai thường quy cho đến 14 ngày kể từ khi thai phụ có xét nghiệm COVID-19 dương tính hoặc 7 ngày kể từ khi khởi phát triệu chứng hoặc 3 ngày kể từ khi có sự cải thiện các triệu chứng.
Đối với những trường hợp mắc COVID-19 nặng hoặc tiên lượng diễn tiến nặng/nguy kịch trong vòng 24 giờ: trường hợp không thở máy, nếu tình trạng mẹ diễn tiến xấu dần, thì cân nhắc chấm dứt thai kỳ khi thai lơn hơn 32 tuần bằng cách khởi phát chuyển dạ, theo dõi sinh đường dưới hoặc mổ lấy thai.
Trường hợp có thở máy, nếu thai lớn hơn 32 tuần thì xem xét chỉ định mổ lấy thai; Nếu thai từ 32 tuần trở xuống và có khả năng sống, được chỉ định sinh thì nên trì hoãn trong trường hợp tình trạng của mẹ ổn định hoặc có cải thiện; nếu trường hợp tình trạng mẹ diễn tiến xấu hơn thì mổ lấy thai;
Bộ Y tế lưu ý, cần cân nhắc chỉ định mổ lấy thai khi tuổi thai dưới 30 tuần; cân nhắc đến việc chấm dứt thai kỳ trong trường hợp sản phụ mắc COVID-19 thể nặng, ảnh hưởng nặng đến chức năng hô hấp sau khi hội chẩn giữa chuyên khoa sản, chuyên khoa hồi sức, gây mê hồi sức, sơ sinh./.






















![[Infographic] Những điều cần biết về virus Hanta](https://cdn.baohatinh.vn/images/789daf41b959ecfd0c8affd56858f60c92355a0a6bc9e63a27244534dd13d26670ff5ce9256894d9b4b2d63a05d4b9d4/virus.jpg.avif)